芥川バースクリニックの産科のご紹介

〒215-0021
神奈川県川崎市麻生区上麻生5-47-1





〒215-0021
神奈川県川崎市麻生区上麻生5-47-1








芥川院長と女性医師が担当します
がん検診のとき病変があることが疑われる場合、さらに詳しい検査としてコルポスコープを用いて精密検査を行います。
子宮がん(子宮頸がん)検診の異常の多くは、異形成もしくは炎症などによる変化であり精密検査が必要だからといって“わたしはガンなのだ”と心配しないでください。
検診受診者のなかで子宮がんの発見率は0.08%(1,000人にひとり以下)です。しかもその多くは、ごく初期のがんであり治療によって完全に治っています。
拡大鏡(コルポスコープ)を用いて子宮頚部を拡大、詳しく診察し病変部を一部採取後、組織診断をおこないます。
お電話にて予約
※当院の診察券をお持ちの方は
診察券番号をお伝え下さい。
1~2週間後
検査結果 説明
毎週水曜日・木曜日の14:00~17:00(最終予約:16時)

日本では、妊娠を望む健康な男女が、避妊をしないで性交していたにもかかわらず、1年間妊娠しない場合を、「不妊症」といいます。
ただし、女性に排卵がなかったり、子宮内膜症を合併していたり、過去に骨盤腹膜炎にかかったことがあると、妊娠しにくいことが分かっています。このような場合は「不妊かもしれない」と考え、1年間も待たずに、検査や治療を始めた方が良いといわれています。年齢が上がると(加齢)男女ともに妊娠しづらくなるので、すぐに治療を開始した方が良い場合もあります。
日本では、夫婦の4.4組に1組が不妊で悩んでいるといわれています1)。もし「不妊症かも…」と気になったら、いまの健康状態を確認し、これからの人生プランをイメージするためにも、産婦人科へご相談ください。
1)出典:国立社会保障・人口問題研究所 第16回出生動向基本調査(結婚と出産に関する全国調査)
■成育疾患克服等次世代育成基盤研究事業
不妊症には、男性側、女性側、もしくは男女両方に原因がある場合と、まったく原因が分からない場合があります。
①排卵の異常
卵巣で、卵子を包んでいる袋(卵胞)が十分に発育し、中に入っている卵子が成熟すると、排卵が起こります。月経が規則的な女性では、月経の開始日から約2週間後に、卵子が排卵するといわれています。排卵とともに女性ホルモンの分泌が変化し、子宮内膜は妊娠に向けた準備段階に入ります。妊娠が成立しなければ、子宮内膜は剥がれ落ちて月経の出血になります。
一方、月経が不順な女性では、たとえ月経のような出血があっても、排卵していないことがあります。卵子を排卵できなければ、妊娠もできません。うまく排卵できない原因には、肥満や極端なやせ(体重減少)、男性ホルモンが高くなる多嚢胞性卵巣症候群、甲状腺の機能異常や乳汁分泌ホルモン(プロラクチン)の分泌異常、心身のストレスなど、様々な要因があります。これらに対して、それぞれのホルモンバランスの乱れを治療しながら、排卵を起こす治療(排卵誘発)を行います。もしまったく月経がない場合は、早発卵巣不全(早発閉経)という病気の方もおられます。
ご自身で基礎体温をつけてみると、排卵しているかどうか、おおよその見当が付きます。
HUMAN+:「月経周期の正しい数え方・基礎体温のつけ方」
②卵管の異常
卵管は、子宮と卵巣をつなぐ、精子と卵子の通り道です。卵巣から排卵した卵子は、卵管の中で精子と出会い、受精します。受精でできた受精卵(胚)は、子宮へ向かって移動します。胚が、子宮の内膜に着床できれば、妊娠の成立です。もし卵管が詰まっていると、卵子と精子は出会うことがないので、妊娠もできません。
たとえば、クラミジアに感染したことがある方は、気づかないうちに炎症(卵管炎・骨盤腹膜炎)が起こり、卵管が詰まってしまうことがあります。また、月経痛が強い方は、子宮内膜症という病気が潜んでいて、癒着で卵管が詰まってしまうこともあります。
③子宮頸管の異常
子宮の入り口にある子宮頸管は、外部から細菌などが侵入しないように、バリアの機能をしています。排卵が近づくと、子宮頸管の内部は、キレイな粘液で満たされ、精子が通りやすい環境に変化します。もし、この粘液をうまく分泌できないと、精子が子宮や卵管まで到達しにくくなります。
④子宮の異常
子宮内膜ポリープや子宮筋腫、子宮腺筋症、先天的な形態異常などが原因で、子宮の中が変形していたり、子宮内膜の状態が悪いと、胚は子宮に着床しにくくなります。過去の手術や炎症が原因で、子宮の中に癒着がある場合も、胚は着床できず、妊娠に至りません。
⑤加齢の影響
女性は、30歳を過ぎると妊娠するチカラ(妊孕性)が低下し始め、35歳を過ぎるとその低下が加速します。加齢による妊孕性の低下は、卵巣で卵子の数と質が低下することと、子宮筋腫や子宮内膜症などの病気が増えることが、主な原因と考えられています。
HUMAN+:「加齢と妊娠のリスク」
不妊症の原因は、男性側に理由がある割合と、女性側に理由がある割合が、ほぼ半々といわれています。
①精巣の機能異常
精巣で精子を造るチカラを、造精機能といいます。造精機能が低く、精子の数が少なかったり、精子の運動性が低いと、妊娠しにくくなります。造精機能が低下する原因はよく分かっていませんが、一部で染色体や遺伝子の異常が関連するといわれています。また、精索静脈瘤といった病気のために、精巣内の温度が高くなると、造精機能は低下します。
②精子の通過障害
精巣で造られた精子が、ペニスの先端へ到達するまでの通り道(精管)が、途中で詰まってしまうことがあります。この場合、精液を射精できても、肝心の精子が出てこられず、妊娠することができません。過去の炎症(精巣上体炎)などが原因で、精管が詰まってしまった可能性があります。
③性交の障害
勃起することができない(勃起障害ED)、女性の腟の中で射精できない(射精障害)など、うまく性交できないことを性交障害といいます。性交障害は、妊娠への精神的プレッシャーをはじめ、さまざまなストレスが原因と考えられています。また、糖尿病などの病気が潜んでいることもあります。
④加齢の影響
加齢による妊娠するチカラ(妊孕性)の低下は、男性でも起こります。女性と比べてペースはゆっくりですが、35歳を過ぎると精子の質が徐々に低下するといわれています。
HUMAN+:「男性の不妊症」
①内診・経腟超音波検査
子宮筋腫や子宮内膜症、子宮内膜ポリープ、クラミジア感染症などの病気がないか、婦人科的診察(内診)や腟からの超音波検査で調べます。子宮筋腫や子宮内膜症、子宮内膜ポリープの疑いがある場合は、MRI検査や子宮鏡検査、腹腔鏡検査を追加することもあります。
②子宮卵管造影検査
卵管が詰まっていないか、子宮の内腔の形に異常がないか、造影剤を用いて検査します。
③ホルモン検査
脳から分泌され卵巣で卵胞の発育を促すホルモン(卵胞刺激ホルモンFSH)や排卵を促すホルモン(黄体化ホルモンLH)、卵巣から分泌される卵胞ホルモン(エストロゲン)や黄体ホルモン(プロゲステロン)などを測定する検査です。これらのホルモンに影響する甲状腺ホルモンや乳汁分泌ホルモン(プロラクチン)も調べます。これらのホルモン検査は、月経の周期にあわせて行います。
卵巣の機能(卵巣予備能)を推測する目的で検査されるのが、抗ミュラー管ホルモン(AMH)です。AMHは、卵巣に残っている卵子の数を反映するといわれていますが、卵子の質を推測することはできません。
精液検査
マスターベーションで採取した精液を検査し、精子の数や運動率などを調べます。不妊症を診ている産婦人科や泌尿器科で検査できます。精子の状態が悪い場合は、精索静脈瘤などの病気がないか、泌尿器科の専門医に診察してもらいます。
不妊症の原因に応じて、いくつかの治療法を組み合わせます。卵巣から卵子の排卵を促すことと、卵子と精子の受精をサポートすることが、不妊治療の中心です。
①排卵の異常
排卵誘発剤を用いて、卵巣からの排卵を促します。排卵誘発剤には、軽度の排卵障害に対する内服薬と、高度な排卵障害に対する注射薬があります。
②卵管の異常
腹腔鏡による卵管癒着剥離術や、卵管鏡による卵管形成術など、卵管の通りを良くする手術を考慮します。最近は、卵管での受精を必要としない、体外受精や顕微授精に進むことが多いです。
③子宮内膜症
腹腔鏡による子宮内膜症の病巣除去術を考慮しますが、卵巣機能のダメージ(卵巣予備能の低下)に注意が必要です。女性が高齢の場合は、速やかに体外受精や顕微授精へ進むことが多いです。
④精子が少ない(乏精子症)・運動率が低い(精子無力症)
男性側の治療を行ったり、精子の状態に合わせて人工授精や体外受精・顕微授精を行ったりします。
⑤精子がない(無精子症)
精巣の中の精子を探し(精巣内精子採取術)、もし精子を見つけることができたら、卵子へ顕微授精します。精子の通り道(精管)が詰まっている場合は、精管の再建手術を行うこともあります。
⑥性交の障害
勃起障害の治療薬を投与したり、人工授精を行ったりします。
一般的には、タイミング性交 → 排卵誘発 → 人工授精 → 体外受精・顕微授精というように、数周期おきに次の治療法へステップアップしていきます。女性が高齢の場合は、このステップアップのペースが早まります。不妊症の原因が不明な場合も、同じように治療をステップアップしていきます。精子の状態が極端に悪い場合は、できるだけ早く体外受精や顕微授精を試みます。
①タイミング性交
最も妊娠しやすいと言われている排卵の直前(排卵の1~2日前から排卵当日)に、性交するよう指導する方法です。卵胞の大きさや尿中のホルモンを測定しながら、排卵日を推定するので、数回の通院が必要です。
②排卵誘発
内服薬や注射薬で排卵を促す方法です。もともとは排卵障害に対する治療法ですが、排卵がある方でも、人工授精の妊娠率を上げる目的で排卵誘発することがあります。
③人工授精
マスターベーションで採取した精液から、良好な運動精子を集めて、排卵の直前に子宮内へ注入する方法です(人工授精AIH)。
子宮鏡とは、子宮の中に細いカメラをいれて子宮の内部を直接観察するものです。
イメージ的には胃カメラと同じです。
超音波検査/卵管通水検査などで、子宮内部の筋腫やポリープが疑われる場合、原因不明不妊の場合などに行います。
通常は、無痛で麻酔も必要ありません。検査は15分程度で終わります。
※出血が多い場合や排卵後などは子宮内が見えないので中止となることがあります。
※子宮の入り口が硬かったり極端に狭い場合はカメラが入りませんので、中止となる場合があります
検査は生理終了直後がベストです。目安として月経5~10日目に検査を受けてください。 時間:午後1時以降 医師とご相談ください。
子宮内観察のみ 保険適応(約2,000円)
ただし、卵管通水と同日施行の場合は保険適応外。自費:約5,400円
検査にはカメラの他に、他人への感染防止のために使い捨ての器具を使用する場合があり、その際は器具代が追加でかかります(自費)。
※日・祝日は行っておりません。
検査は麻酔をいたしませんので、食事制限や終了後の安静等は不要です。
一緒に画面を見ながら施行いたしますので、検査結果はその場で分かります。
また、異常が見つかり手術が必要な場合には、後日に改めて手術もしくは紹介状をお出しします。
※検査後に抗生剤等で感染予防をいたしますが、ごく稀に(0.1%程度)炎症を起こし、数日後に入院となる場合があります。
※検査日にはスカートでお越しいただくとお着替え等がスムーズです。

女性の一生と向き合っていきます。様々な相談にお答えします。プラセンタ注射、ビタミン注射等も行います。

STDとは性行為することにより感染する病気です。最近では、10~20代の患者さんが急増しています。
はっきりとした症状が出現せず、検査をしてみないとわからない場合もあります。症状が進行すると不妊の原因となってしまう病気もあり、気になることがある場合は早目に診察をしてください。

卵巣の機能が徐々に低下し、ついには月経が永久に停止することを「閉経」いいます。月経が1年以上止まっていることを確認してから、1年前を振り返って閉経と診断します。
日本人女性が閉経する平均年齢は、50歳前後といわれています。ただ閉経の年齢は個人差が大きく、早い人で40代前半、遅い人だと50代後半で閉経を迎えます。
閉経前の5年間と閉経後の5年間をあわせた10年間を「更年期」といいます。更年期には様々な症状(更年期症状)が現れますが、特に症状が重く日常生活に支障をきたすような状態を「更年期障害」といいます。
更年期障害の主な原因は、女性ホルモン(エストロゲン)が大きくゆらぎながら低下していくことです。さらには、加齢によるからだの変化や、精神的・心理的な要因、家庭や職場などの社会的要因などが、複合的に影響して、更年期障害を発症すると考えられています。
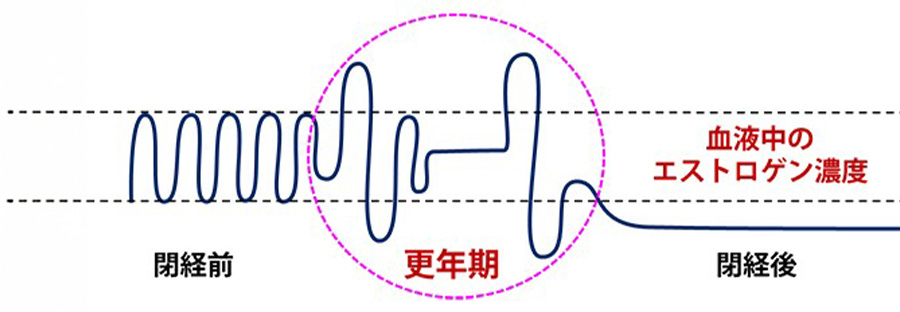
更年期にさしかかり、卵巣の機能が低下し始めると、月経周期は短くなります。卵巣の機能がさらに低下すると、今度は月経周期が長くなり、最終的に閉経を迎えます。40歳を過ぎて月経周期が不順になり始めたら、更年期にさしかかっているのかもしれません。
日本女性医学学会:「更年期を心地よく過ごすために知っておきたいこと(更年期の基礎知識)」
更年期障害の症状は、大きく3つに分けられます。
更年期障害の多彩な症状の陰に、何か深刻な病気が潜んでいないか、確認しておくことは大切です。産婦人科だけでなく、内科や整形外科、耳鼻科、心療内科、精神科への受診をお勧めすることがあります。
日本女性医学学会:「よくある女性の病気【更年期女性に認められる症状】」更年期障害には、身体的・心理的・社会的な要因が、複雑に影響しています。更年期障害の治療では、まず問診を行い、患者さんの訴えを丁寧にお聞きします。次に、生活習慣の改善(食事や運動、睡眠時間の確保など)や心理療法を試みます。
日本女性医学学会:「毎日の生活から改善!更年期のセルフケアとは(更年期のセルフケア)」①ホルモン補充療法(HRT)
更年期障害の原因は、エストロゲンのゆらぎと減少ですから、少量のエストロゲンを補う治療法(ホルモン補充療法:HRT)が効果的です。ほてり・のぼせ・ホットフラッシュ・発汗といった、血管が開いて熱を放出するときの症状に対して、HRTは特に有効です。更年期を過ぎると、心臓・血管の病気や骨粗鬆症が増えてきますが、HRTはこれらの病気の予防にも有効といわれています。
通常HRTでは、エストロゲンと黄体ホルモンという、2種類のホルモン剤を組み合わせて投与します(エストロゲン・黄体ホルモン併用療法)。これは、エストロゲン投与による、子宮内膜増殖症や子宮内膜がんのリスクを減らすためです。手術で子宮を摘出した方であれは、黄体ホルモンを併用する必要はありません(エストロゲン単独療法)。
HRTで用いるホルモン剤には、飲み薬や貼り薬、塗り薬、腟錠など、いくつものタイプがあります。それらの投与法もさまざまですから、主治医とよく相談して、最適な治療法を選んでください。
以前に、HRTによる乳がんのリスクを強調された時期がありました。今では、HRTによる乳がんのリスクは、飲酒など生活習慣による乳がんのリスクと、同程度かそれ以下であることが分かっています。
②漢方薬
漢方薬は、いくつもの生薬を組み合わせて作られています。患者さんの症状や体質(証)に合わせた漢方薬を投与することで、からだとこころの乱れがトータルで回復すると期待されています。更年期障害で処方されることが多いのは、当帰芍薬散・加味逍遥散・桂枝茯苓丸です。
体力が弱く、貧血や冷え症の傾向がある方には、当帰芍薬散を投与します。体力が弱くて、疲れやすく、不安や不眠といった精神面の症状がある方には、加味逍遥散を投与します。体力が中等度あり、のぼせや、下腹部に抵抗・圧痛がある方には、桂枝茯苓丸を投与します。
③向精神薬
気分の落ち込み・意欲の低下・イライラ・情緒が不安定・不眠など、こころの症状(精神症状)が辛い場合は、抗うつ薬・抗不安薬・睡眠薬といった向精神薬が用いられます。新しいタイプの抗うつ薬である、選択的セロトニン再取り込み阻害薬(SSRI)やセロトニン・ノルアドレナリン再取り込み阻害薬(SNRI)は、副作用が少なく、ほてりや発汗といった症状にも有効です。
日本人女性の平均寿命は現在87歳ですから、更年期はまさに人生の折り返し地点です。更年期障害でお困りのことがあれば、ひとりで悩まずに、お近くの産婦人科へご相談ください。皆さんが明るく健康に、更年期を乗り越えられるよう、産婦人科医がお手伝いします。

生理周期の乱れは、ホルモンバランスが崩れて起こる場合がほとんどです。生理不順とは、21日以内に生理が2度あったり、周期が40日以上空く場合を指します。
20~30代の女性で生理不順の主な原因と理由は、ストレス、自律神経の失調、栄養障害、肥満・太りすぎ、睡眠不足、 ホルモン分泌異常、発育不良、極端なダイエット、加工食品、疲労、痩せすぎ、極端な冷え性
何か、一つの原因が重度の場合や極端に症状が出ている場合など、いくつかの原因があり生理不順になるケースがあります。

結婚を控えた女性を対象にした健康診断をおこなっています。
女性は結婚すると子供を生み育て、場合によっては仕事・家事・育児を両立(三連立?)なさることも少なくはないでしょう。環境が変化し、精神的にも負担がかかる結婚生活を健康に迎えられるように、事前に体のチェックを行うのは大切なことです。
いつまでも女性が輝いていられるように、ご結婚前に健康診断と、赤ちゃんを作る機能部分について検査し、 問題があれば治してしまおうというのが「ブライダルチェック」です。基本的な健康診断・血液検査(女性ホルモンチェック、ビタミンD検査など)・子宮の検査・感染症検査(肝炎や性感染症)を行いますので、お気軽にご相談ください。

ピルとは、月経・排卵の周期をコントロールしている女性ホルモン(卵胞ホルモン・黄体ホルモン)が含まれたホルモン剤のことで、毎日1回服用し続けることにより、避妊の効果を得られます。
また、月経困難症、月経前緊張症(PMS)などの症状緩和や月経不順の改善効果もあります。
副反応を抑えるために含まれるホルモンの量をできるだけ少なく抑えた『超低用量ピル』のご用意もございますので、お気軽にご相談ください。
患者様の使用目的に合わせた最適なピルを処方いたします。
自費:トリキュラー、ノアルテン、プラノバール、マーベロン など
保険:ヤーズ、ヤーズフレックス、ドロエチ、ルナベルULD、フリウェルULD、ジェミーナ など
ミレーナ(IUS:レボノルゲストレル放出子宮内システム)とは、子宮の中に挿入しておくタイプの避妊器具です。
ミレーナには、緊急避妊薬の成分としても使われている「レボノルゲストレル」が含まれており、子宮内で成分が持続的に放出され、高い避妊効果を得られます。
ミレーナを使用することで、日常生活に制限が出ることはなく、性交に影響することもありません。
ミレーナと低用量ピルとの違いの一つとして、低用量ピルには副作用として血栓症のリスクがありますが、ミレーナにはそのリスクはありません。そのため、ミレーナは血栓症のリスクの高い喫煙者や肥満の方にも使用できます。
また、低用量ピルは内服が毎日必要になりますが、ミレーナは一度子宮内に挿入すれば、最長5年間は入れたままです。ご利用を検討されている方はご相談ください。
アフターピルとは、性行為をした後に飲む緊急避妊薬のことです。性行為のときに「コンドームを使用しなかった」「コンドームが破れた」などが原因で避妊に失敗した際に、望まない妊娠を避けることができます。
当院では、エラ(ella)の処方も可能です。
エラは、日本では未承認の医薬品ですが、海外では一般的なアフターピルと使用され、安全性や効果が保証されています。
エラは性交後120時間以内に服用することができれば、避妊の効果を得ることが出来ます。
アフターピルは、性行為後早く飲むほど有効です。できるだけ早く当院スタッフまでご相談ください。
※2023年12月1日料金改定

内側から美しくなるための点滴・注射は、サプリメントやドリンクと違い、血管から入れるので効果は絶大です。
トータルアンチエイジングとしての点滴は、体の内側から美白・美肌・疲労回復・更年期などに効果的な栄養素を直接体内に取り込むことができます。お手軽にできる美容点滴・注射は定期的にお受けすることで更に効果的です。
| ニンニク注射 | ¥4,000~ |
| プラセンタ注射(2A) | ¥5,000~ |
| シミ点滴 | ¥5,000~ |
| 美肌点滴 | ¥5,000~ |
| スペシャルセット(プラセンタ+ビタミン) ※体調に合わせて医師が調合します。 |
¥10,000~ |

当院では非常勤医師として聖マリアンナ医科大学病院より医師を派遣していただき「新生児健診」「生後1ヶ月健診」をご担当していただいております
鍼灸治療はオーダーメイド治療と言われるように、一人一人の体質や体調に合わせて治療を行います。身体のツボや反応点を鍼やお灸で刺激することで自然治癒力を高め、心身ともに巡りの良いカラダに導きます。使用する鍼は髪の毛ほどの細い鍼のため、痛みを気にされている方もご安心ください。
30分 4,400円
27週以降の方ご相談ください。
お灸を中心に逆子に効果的なツボを使って治療します。必要であれば鍼も使用し、お身体の調子を整えます。逆子でお悩みの方は、是非お試しください。ご自宅でのお灸の仕方もお伝えします。
30分 3,850円
60分 6,600円
つわり、肩こり、腰痛、浮腫み、便秘、脚のつりなど妊娠中の不調を緩和し健やかな妊婦ライフを送れるようお手伝い致します。
※腰痛治療の方は60分コースをお勧めします。
初診料 2,200円
60分 6,600円 ※初回のみ1時間半のお時間をいただきます。
赤ちゃんを育むためには、お母さんの身体が元気なことが一番大事です。鍼灸治療は、身体全体を診てその方の体質や症状に合わせて治療していきます。ホルモンバランス・冷え・血流を改善し、自然治癒力を高めることで、妊娠しやすい身体に導きます。
WHO(世界保健機構)でも生理不順、不妊は鍼灸治療の効果があると認定されています。自然妊娠を望む方、高度生殖医療を行っている方、なんでもご相談ください。体質改善には、定期的に受けていただくことをお勧めします。
60分 8,250円
美容鍼灸は弾力UP・リフトUP・艷UP・小顔に効果的!
皮膚を鍼で刺激することで血流が良くなり新陳代謝が上がるためお顔のむくみが改善します。さらにお肌の細胞の再生を促すため、弾力やハリがUPし、リフトアップ効果が期待できます。また、お顔だけではなく、体質に合わせてお身体の治療も行います(手足、腹部にも針灸を行います)。肌は内臓の鏡と言われるように、内臓の健康はお肌にも現れるため、身体を整えることで美容鍼灸の効果も長続きします。
1回での即効性もありますが、定期的に受けていただくことで、効果が持続しやすくなります。
毎週水曜日 13時~16時
(最終予約:30分コース15:30~、60分コース15:00~)
鈴木 温子鍼灸師 東京衛生学園卒業
患者様一人一人が心身共に健康で過ごせるようお手伝いさせていただきます。気になること、どんなことでもご相談ください。

妊活中や妊娠中、産後に問わず、アロマオイルを使ったケアについてご説明いたします。専門的な知識を身に付けたセラピストが、医師の監修のもとアロマに関するご質問やご相談に応じております。お気軽にご相談ください。